Paluszek i główka to… no właśnie, co? Okazuje się, że to wcale nie taka słaba wymówka! Napięciowy ból głowy jest jednym z najczęściej występujących dolegliwości i cierpieć na niego mogą osoby w każdym wieku.
Oczywiście, ból bólowi nierówny, dlatego warto znać podstawowe kryteria rozpoznania poszczególnych rodzajów i przyczyn bólu głowy, by wiedzieć kiedy należy zacząć się niepokoić i zgłosić do lekarza.

Z artykułu dowiesz się:
Co o bólu głowy sądzi Goździkowa?
“Goździkowa przypomina: Na ból głowy Etopiryna!“… no dobrze, ale poczciwa staruszka nie wyjaśnia na jaki ból głowy! W dobie dzisiejszej medycyny wiemy, że ta część ciała może dawać szeroką paletę przeróżnych dolegliwości i to z różnych przyczyn.
Najważniejszym i zarazem najtrudniejszym etapem jest dotarcie do sedna problemu. Specjalista stoi bowiem przed niemałym dylematem.
Ból głowy może być wywołany przez najrozmaitsze czynniki i przebiegać w zupełnie inny sposób i z innymi objawami towarzyszącymi u każdego pacjenta.
Często mówi się o tzw. napięciowym bólu głowy. Jest to najczęstszy, samoistny ból głowy, który dotyka wielu ludzi, zwłaszcza w krajach rozwijających się ze względu na wysokie tempo życia i wiele czynników stresogennych.
International Headache Society opracowało ogólny schemat podziału bólu głowy na trzy typy:
- Pierwotne – czyli samoistne, najbardziej powszechne i najczęściej występujące; w ich skład wchodzą m.in migrena, ból napięciowy i klasterowy.
- Wtórne – czyli objawowe spowodowane urazami głowy, zakażeniami, chorobami, działaniem leków lub innych substancji chemicznych.
- Neuralgie nerwów czaszkowych i inne
W Centrum KORE w Swarzędzu posiadamy duże doświadczenie kliniczne w leczeniu bólów głowy różnego pochodzenia.
Zadzwoń – zapytaj:
Tel:503-733-127
Pracujemy od poniedziałku do piątku w godzinach od 7:00 do 20:00

OPINIE O NAS:
Klasterowy ból głowy – zacznijmy nietypowo
Klaserowy ból głowy charakteryzuje się napadami bardzo silnego bólu głowy, który występuje jednostronnie i zawsze po tej samej stronie.
Typowa lokalizacja to okolica oczodołu. Czas trwania jednego napadu waha się od 15 do 180 minut. Ból jest częsty, występuje nawet dwa razy dziennie.
Towarzyszyć mogą mu: zaczerwienienie spojówki, łzawienie z oka, wodnisty wyciek z nosa i wzmożona potliwość czoła po danej stronie. Chory wykazuje się nadmierną ruchliwością, nerwowością, jest niespokojny, hałaśliwy, a czasem nawet agresywny.
Leczenie jest trudne ze względu na krótki okres trwania napadów. Zazwyczaj efekt przeciwbólowy nie zdąży jeszcze wystąpić, a napad minie samoistnie.
Wykazano jednak, że skuteczna może być inhalacja tlenem. Natomiast jeśli chodzi o leczenie zapobiegawcze, stosuje się glikokortykosteroidy, które najskuteczniej zapobiegają nawrotom bólu.
Napięciowy ból głowy (NBG)
To kolejny rodzaj bólu, który może dać się we znaki. Jest najczęstszym typem, który dotyka niemal ⅘ ogólnej populacji.
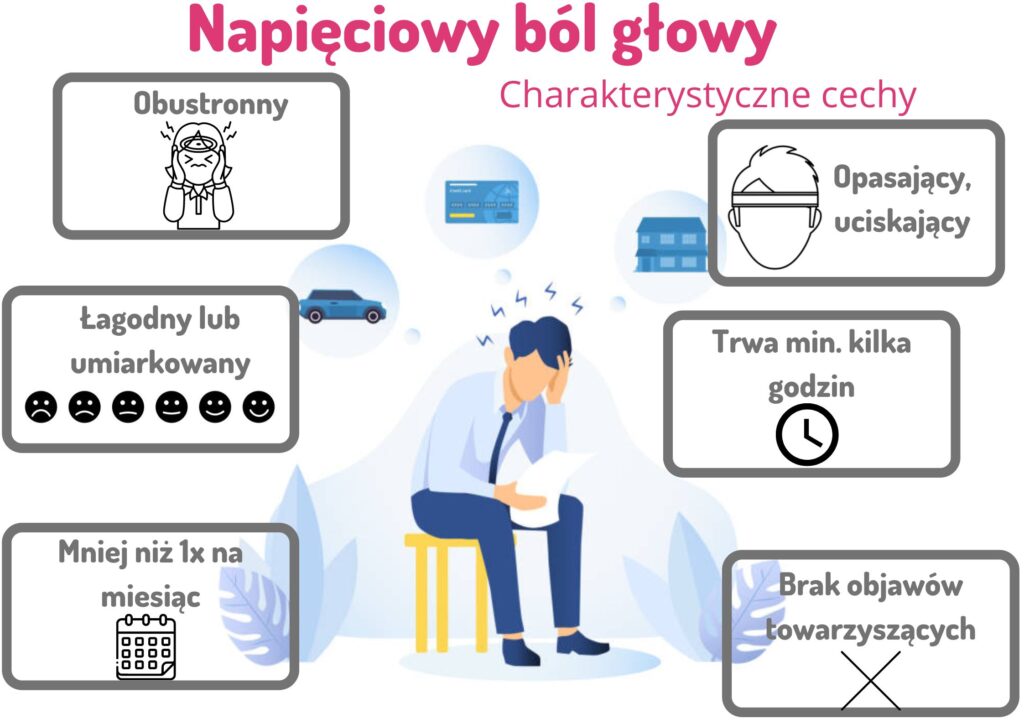
Występuje samoistnie i najczęściej obustronnie. W odróżnieniu od migreny, nie jest pulsujący i stosunkowo łagodny. Nie nasila go również aktywność fizyczna ani nie pojawiają się nudności lub wymioty.
Napięciowy ból głowy może być nawracający albo przyjmować postać przewlekłą (pojawiającą się codziennie). Niekiedy można też zaobserwować tkliwość mięśni głowy.
Napięciowy ból głowy – definicja
Nie jest łatwo ustalić diagnozę i mieć 100% pewności jej trafności. Mnogość możliwych sytuacji, które doprowadziły do bólu głowy, zmiana charakteru dolegliwości i osobnicza predyspozycja każdego pacjenta stwarzają pokrętną sieć. A zadaniem lekarza jest ją rozplątać i dotrzeć do istoty problemu.
Napięciowy ból głowy to dość szerokie pojęcie, pod które można podpiąć wiele typów objawów. Występuje samoistnie, indukowany najczęściej stresem, zmianami emocjonalnymi, a także nadmiernym napięciem mięśni.
Ten rodzaj bólu można łatwo odróżnić od choroby jaką jest migrena. Dzięki diagnostyce różnicowej możliwe jest wprowadzenie odpowiedniego leczenia, które przyniesie jak najlepsze skutki i poprawę stanu zdrowia pacjenta.
Przede wszystkim u zdecydowanej większości chorych migrena występuje jednostronnie. Napięciowy ból głowy jest obustronny i równomiernie rozłożony. Co więcej, w odróżnieniu od migreny, zazwyczaj nie powoduje nudności, wymiotów ani wrażliwości na światło.
Ból ma charakter stały, a nie pulsujący. Może być przewlekły, występujący często lub nawet codziennie (co może znacznie ograniczyć normalne funkcjonowanie, jeszcze bardziej zwiększyć psychiczne napięcie i pogłębić problem).
| Napięciowy ból głowy | Ból migrenowy |
| Obustronny | Jednostronny |
| Stały | Pulsujący |
| Bez objawów towarzyszących | Z objawami towarzyszącymi – nudności, wymioty, nadwrażliwość na bodźce |

Jak powstają napięciowe bóle głowy?
Dokładna przyczyna i patomechanizm doprowadzający do wystąpienia bólu nie zostały wyjaśnione. Wiadomo jednak, że jego wystąpieniu sprzyjają czynniki przede wszystkim ze sfery psychicznej.
Mogą doprowadzić do niego takie choroby jak: depresja, zaburzenia konwersyjne (kiedy pojawiają się znaczne odchylenia w zdrowiu fizycznym wywoływane stanem psychicznym), lęk oraz stres.
Badania sugerują, że napięciowe bóle głowy mogą być spowodowane aktywacją nadpobudliwych obwodowych neuronów aferentnych. Są to wyspecjalizowane komórki nerwowe, które przekazują informacje czuciowe z receptorów bólu w ciele i prowadzą je do mózgu.
To jednak tylko część możliwych przyczyn. Udowodniono również, że podobne dolegliwości odczuwają osoby z nieprawidłowym napięciem mięśni głowy, szyi lub złą postawą ciała.
Kolejnym wyzwalaczem są predyspozycje genetyczne. Choć teza ta wciąż podlega badaniom, nie ulega wątpliwości, że zapadalność na chorobę, częstość jej występowania i nasilenie bólu bezpośrednio korelują z pozytywnym wywiadem rodzinnym.
Do wyzwalaczy napięciowych bólów głowy należą:
- stres
- alkohol
- bruksizm i inne problemy szczękowo-żuchwowe
- zmęczenie oczu, nieprawidłowo dobrane okulary lub soczewki korekcyjne, zespół suchego oka
- palenie papierosów
- przeziębienie lub grypa
- infekcja zatok
- kofeina
- zła postawa ciała lub słabe napięcie mięśni
- przemęczenie
- picie niewystarczającej ilości wody
- niedobór snu
- pomijanie posiłków
Z napięciowym bólem głowy może wiązać się również zespół bólu mięśniowo-powięziowego. Charakterystyczne dla niego jest wystąpienie nieprzyjemnych dolegliwości mięśniowych w obrębie głowy i szyi.
Związane jest to z pojawieniem się guzków w napiętych mięśniach, które cechują się wyjątkową wrażliwością na dotyk.
Ból nie jest więc związany stricte z głową, jednak może dawać objawy nawiązujące do NBG.
 Napięciowy ból głowy – objawy
Napięciowy ból głowy – objawy
Napięciowym bólu głowy składa się z naprzemiennie występującymi fazami remisji i zaostrzeń. Czas trwania pojedynczego epizodu bólu niestety nie należy do najkrótszych. Waha się od kilkudziesięciu minut (jednak jest to bardzo sporadyczna wersja), nawet do kilku dni.
Zazwyczaj dolegliwości odczuwane są przez kilkanaście dni w miesiącu, jednak u niektórych chorych może dojść do tak wzmożonego napięcia nerwowego, że pojawią się codziennie.
Może to w znacznym stopniu wpływać na codzienne funkcjonowanie, utrudniać wykonywanie obowiązków i wpływać na obniżenie nastroju.
Zwykle ból nie jest tak intensywny, aby całkowicie wyłączyć chorego z życia. Dlatego pacjenci z napięciowym bólem głowy normalnie uczęszczają do pracy, szkoły czy uczelni, jednak ich wydajność, a przede wszystkim dobre samopoczucie zarówno psychiczne jak i fizyczne, są zmniejszone.
Charakterystyczny dla wszystkich podtypów głowy typu napięciowego jest ich niewielkie natężenie, a także tępy, uciskowy i rozlany charakter. U wielu osób umiejscawia się przede wszystkim w okolicy czołowej, niekiedy ciemieniowej oraz potylicznej.
Łatwo odróżnić go od migreny, która w zdecydowanej większości przypadków jest na tyle silna, że całkowicie udaremnia wykonywanie nawet prostych czynności.
Napięciowy ból głowy opisuje się jako opasujący i równomierny. Choć co prawda może być obustronny, to jednak dolegliwości odczuwane są po obu stronach w takim samym natężeniu. Nie nasila się podczas wykonywania wysiłku fizycznego i nie wywołuje objawów dodatkowych.
Nie stwierdza się również nadwrażliwości na światło, hałas lub zapachy. Może wystąpić jednak wzmożone napięcie i nadmierna tkliwość mięśni głowy i szyi.
Stwierdzane jest to w badaniu przedmiotowym podczas palpacji (badanie dłońmi) przez lekarza lub fizjoterapeutę. Psycholog natomiast w wielu przypadkach może stwierdzić labilność emocjonalną lub depresję.
Jak rozpoznać typ napięciowego bólu głowy?
ICDH (International Classification of Headache Disorders) wyznaczyło specjalne kryteria, pomagające rozróżnić typy napięciowego bólu głowy. Możemy bowiem wyróżnić jego 3 rodzaje. Są to: rzadki epizodyczny ból głowy typu napięciowego, częsty epizodyczny ból oraz ból przewlekły.
Rzadki epizodyczny ból głowy typu napięciowego
Żeby poprawnie sklasyfikować ten konkretny rodzaj bólu, musi on spełniać kilka podstawowych kryteriów.
- Przede wszystkim stwierdzone musi być więcej niż 10 epizodów bólu głowy, które występowały rzadziej niż raz na miesiąc (czyli ogólnie mniej niż 12 epizodów w ciągu roku). Oprócz tego charakter bólu wpisuje się w kryteria 2-4.
- Drugie kryterium obejmuje czas trwania poszczególnych epizodów. Charakterystyczne dla napięciowego bólu głowy jest to, że trwa od 30 min nawet do 7 dni. Jeśli dolegliwości ustępują szybciej lub są odczuwane ponad tydzień – nie jest to napięciowy ból głowy i należy pogłębić dalszą diagnostykę w innym kierunku.
- Trzecie kryterium opisuje cechy bólu. Muszą być spełnione przynajmniej 2 z 4 cech. Należą do nich: obustronne występowanie, ściskający lub uciskający charakter (ale co ważne – nie pulsujący! Może to wówczas sugerować migrenę), niewielkie lub umiarkowane natężenie oraz brak nasilenia objawów podczas zwykłej aktywności fizycznej (typu schodzenie lub wchodzenie po schodach).
- Czwarte kryterium zawiera dwa warunki, które są konieczne do stwierdzenia w celu postawienia poprawnej diagnozy. Podczas epizodu bólu nie mogą wystąpić związane z nim nudności czy wymioty, a z objawów towarzyszących (nadwrażliwość na światło, dźwięk, zapach itp.) pojawia się najwyżej jeden.
Częsty epizodyczny ból głowy typu napięciowego
Kryteria są tak naprawdę identyczne co w rzadkim epizodycznym bólu, zmienia się jedynie podpunkt pierwszy. Epizody nie kończą się bowiem na 10, ale ich liczba znacznie wzrasta. Występują około 1-14 dni w miesiącu i stan taki musi trwać ponad 3 miesiące. Inną klasyfikacją jest roczne obliczanie częstości epizodów.
Jeśli występowały w ilości większej niż 12 w ciągu roku, jednak łączny czas ich trwania nie przekraczał 180 dni, a do tego cechy bólu spełniają kryteria 2-4 – można z dużą dozą prawdopodobieństwa stwierdzić częsty epizodyczny napięciowy ból głowy.
Przewlekły ból głowy typu napięciowego
Ostatni rodzaj napięciowego bólu głowy nieco odbiega od pozostałych dwóch.
- Zmienia się częstość występowania dolegliwości. Dla bólu przewlekłego charakterystyczne jest, że pojawia się przez więcej niż 15 dni w ciągu miesiąca, a stan ten trwa ponad 3 miesiące (czyli łącznie dłużej niż 180 dni w ciągu roku).
- Ciągłość trwania pojedynczego epizodu również ulega zmianie. Aby potwierdzić przewlekły ból głowy, dolegliwości muszą utrzymywać się od kilku godzin do kilku dni lub nie ustępować wcale.
- Cechy bólu napięciowego się nie zmieniają, spełnione muszą być minimum dwa z czterech cech, z czego koniecznie musi być stwierdzony charakter ściskający lub uciskający, niewielkie lub umiarkowane nasilenie oraz brak nasilenia się objawów przy wysiłku fizycznym.
- W objawach dodatkowych może wystąpić nudności lub wymioty, jednak są one zaliczane do łagodnych. Jeśli się nasilą i są bezpośrednio związane z bólem głowy – raczej nie jest to napięciowy ból.
Powikłania napięciowego bólu głowy i diagnostyka różnicowa
Napięciowe bóle głowy są diagnozowane głównie na podstawie zgłaszanych objawów. Dokładne badanie lekarskie i skrupulatnie zebrany wywiad dają dużą szansę na poprawność postawionej tezy.
Czasem wykonuje się testy i badania dodatkowe, które mogą być wykorzystane do wykluczenia innych chorób. Zwykle poprzedzone jest to zgłoszeniem przez pacjenta niepokojących objawów lub w przypadku gdy obraz kliniczny napięciowego bólu głowy nie jest jednoznaczny.
Należy wykluczyć inne problemy, takie jak guz mózgu. W tym celu wykonuje się tomografię komputerową, która wykorzystuje promieniowanie rentgenowskie do robienia zdjęć narządów wewnętrznych lub (rzadziej) – rezonans magnetyczny (pozwala dokładnie zobrazować tkanki miękkie).
Badania krwi nie mają zbyt dużego znaczenia diagnostycznego, zwykle nie odbiegają od normy.
Rozpoznanie różnicowe opiera się na wykluczeniu innych chorób o bardzo zbliżonych objawów. Często stwierdza się m.in bóle głowy związane z nadużywaniem doraźnych leków przeciwbólowych.
Dolegliwości do złudzenia przypominają napięciowy ból głowy. Kolejnym schorzeniem do wykluczenia jest migrena przewlekła oraz hemikrania ciągła (dość rzadka choroba, w której ból obejmuje połowę głowy, zwykle okolicę oczu).
Leczenie objawowe bólów głowy typu napięciowego – farmakologiczne
Jeśli wystąpi rzadki epizodyczny ból głowy typu napięciowego, można sięgnąć po leki przeciwbólowe dostępne bez recepty. Zaleca się stosowanie kwasu acetylosalicylowego lub paracetamolu (najlepiej w połączeniu z kofeiną, np: Apap).
Jednak jeśli charakter bólu bardziej pasuje do częstego bólu epizodycznego lub bólu przewlekłego – leki przeciwbólowe nie są najlepszym rozwiązaniem.
Co prawda zredukują dolegliwości, jednak bez znalezienia przyczyny bólu musiałyby być używane w nadmiernej ilości. Stosowanie leków z grupy NLPZ przez dłuższy czas może wiązać się ze znacznymi skutkami ubocznymi, zwłaszcza jeśli chodzi o układ pokarmowy. Czytaj więcej – tabletki na migrenę.
W przypadku tych dwóch typów napięciowego bólu głowy powinno się wdrożyć leczenie przewlekłe.
W jego skład wchodzą leki przeciwdepresyjne (najczęściej są to leki trójpierścieniowe, zwłaszcza amitryptylina i imipramina oraz inhibitory zwrotnego wychwytu serotoniny) i przeciwlękowe (np: pochodne benzodiazepiny) czasami leki na uspokojenie.
Badania wykazują jednak znikomą wartość skuteczności farmakoterapii w leczeniu napięciowych bólów głowy.
Z tego względu po postawieniu diagnozy zaleca się przede wszystkim zastosowanie metod niefarmakologicznych, do których należą techniki relaksacyjne, psychoterapii, akupunktury, fizjoterapii i biofeedbacku.
Fizjoterapia w leczeniu napięciowych bólów głowy
Rola terapii niefarmakologicznych w profilaktyce napięciowego bólu głowy jest nadal przedmiotem dyskusji.
Przeprowadzono badanie mające na celu sprawdzenie skuteczności fizjoterapii w leczeniu tego schorzenia. W tym celu włączono 50 pacjentów z postawioną poprawnie diagnozą (26 miało częsty epizodyczny ból głowy, a 24 przewlekły). Każdy z nich miał dokładnie taką samą terapię.
Pod koniec leczenia zebrano wszystkie dane, które jasno pokazały, że fizjoterapia przynosi znaczne korzyści. Średnia liczba dni z bólem głowy zmniejszyła się. Co więcej, odpowiedź na standardowe leczenie była dużo wyższa niż u osób, które nie uczęszczały na fizjoterapię.
Dlatego jeśli zauważysz u siebie charakterystyczne objawy napięciowego bólu głowy, które się powtarzają i zaczynają wpływać negatywnie na Twoje życie – udaj się do fizjoterapeuty w celu ustalenia dalszego postępowania.
Jakie techniki możemy Ci zaproponować?
Terapia manualna w leczeniu napięciowych bólów głowy
To popularna metoda polegająca na wykorzystaniu odpowiednich chwytów i manipulacji, których celem jest wykrycie i leczenie zaburzeń w obrębie stawów, mięśni i więzadeł, w którym wykorzystuje się wiele technik, chwytów i różnych pozycji ułożeniowych pozwalających na skuteczne leczenie diagnostyczne i terapeutyczne.
Terapię zaleca się m.in w przypadku zaburzeń postawy ciała, dysfunkcji mięśniowych i powięziowych i ich nadmiernemu napięciu. To właśnie dlatego jest szeroko wykorzystywana w leczeniu bólu głowy i przynosi znaczne efekty.
Dzięki terapii manualnej można szybko rozpoznać określone zaburzenie układ ruchu (w tym przypadku będzie to nadmierne napięcie mięśni głowy i szyi) i wdrożyć odpowiednie techniki fizjoterapeutyczne. Efekty można zauważyć stosunkowo szybko, a ból głowy będzie powoli przechodził do historii.
W leczeniu napięciowego bólu głowy stosuje się wiele technik. Fizjoterapeuta skupia się na obszarach głowy i szyi, rozluźnia mięśnie i powięzi. Może również przeprowadzić terapię punktów spustowych polegającą na uciśnięciu konkretnego miejsca na ciele, co wywołuje rozluźnienie mięśni.
Przydatne jest również rozciąganie i wydłużanie skróconych tkanek, pozbycie się nadmiernych przykurczów tkankowych i mobilizacja szyjnego odcinka kręgosłupa. Technikę relaksacji zaczyna się zwykle w obszarze podpotylicznym i przejściu szyjno-potylicznym. Następnie specjalista przechodzi do odcinka szyjnego i na ramiona.
 Igłoterapia
Igłoterapia
Czyli tak zwane “suche igłowanie” polegające na wkłuciu niewielkich igieł w punkty spustowe (nadwrażliwe okolice będące częścią napiętego mięśnia). Metoda ta jest często mylona z akupunkturą, jednak nie są to synonimy. Do igłoterapii wykorzystywane są zupełnie inne rodzaje igieł, a celem leczenia jest odwrażliwienie bolesnych i nadmiernie napiętych tkanek.
Fizjoterapia neurologiczna
To szereg rozmaitych technik mających na celu poprawienie jakości życia i zniwelowanie przyczyn dolegliwości. Terapie dopasowywane są do pacjenta indywidualnie ze względu na szeroką etiologię problemów neurologicznych.
W przypadku napięciowego bólu głowy związanych z zespołem bólu mięśniowo-powięziowego można alternatywnie zastosować terapię punktów spustowych (ang. trigger points – TrP).
Leczenie polega na terapii fizjoterapeutycznej – wykorzystuje się w tym celu techniki uciskowe i tzw. “spray and stretch”, igłoterapię, fizykoterapię, autoterapię oraz rozluźnianie pozycyjne.
Hirudoterapia
Brzmi mistycznie, jednak chodzi tu o terapię pijawkami. Mogłoby się wydawać, że metody tej zaprzestano już wieki temu, ale okazuje się, że te dobrotliwe stworzenia mają wiele korzystnych zastosowań.
Nazwa terapii wzięła się od substancji produkowanych przez pijawki, czyli tzw: hirudyny. Jest to białko o silnym działaniu przeciwkrzepliwym i uważa się go za jeden z najlepszych istniejących leków zapobiegających powstawaniu zakrzepów w układzie krwionośnym.
Oczywistymi wskazaniami do hirudoterapii są: przebyte zawały, zapalenia żył, choroba niedokrwienna serca czy żylaki, ale jest to również bardzo skuteczna metoda fizjoterapeutyczna, która pomaga na wiele chorób układu ruchu, stany pourazowe, a także choroby neurologiczne (takie jak migreny czy napięciowe bóle głowy).
Zabiegi są całkowicie bezpieczne, pijawki pochodzą z certyfikowanej i godnej zaufania hodowli w Polsce. Po odstawieniu pijawek, zwierzęta te są natychmiastowo utylizowane.
Istnieją jednak pewne przeciwwskazania do hirudoterapii. Są to m.in: choroba nowotworowa, ciąża, wcześniejsza transplantacja, anemia, zaawansowana cukrzyca, skazy krwotoczne lub towarzysząca gorączka.
Terapia kranio-sakralna
To kolejna skuteczna metoda walki z napięciowym bólem głowy. Odznacza się delikatnością i brakiem inwazyjności. Polega na palpacyjnym (za pomocą dotyku) wyczuwaniu wszelkich nieprawidłowości i nadmiernych napięć w obrębie głowy i szyi.
Pozwala to na szybkie rozluźnienie napiętych struktur, przywrócenie im naturalnej elastyczności i zmuszenie do prawidłowego funkcjonowania bez wywoływania bólu.
Terapia kranio-sakralna daje też możliwość poprawienia przepływu płynu mózgowo-rdzeniowego, co ma bardzo ważne znaczenie w leczeniu schorzeń związanych z układem nerwowym. Zabieg jest dość długi, ponieważ trwa 1-1,5h.

Napięciowe bóle głowy – ćwiczenia
W gabinecie fizjoterapeutycznym przeprowadzane są również specjalne ćwiczenia i rozluźnianie mięśniowo-powięziowe. Niektóre z nich można jednak wykonywać samodzielnie w domu. Ich zadaniem jest zrelaksowanie napiętych mięśni i zredukowanie ich wpływu na układ nerwowy.
Łatwym ćwiczeniem jest rozciąganie mięśni szyi. W tym celu przyciągnij brodę do klatki piersiowej (tak, by powstał “podwójny podbródek”), jedną ręką odpychaj szczękę od siebie, a drugą połóż z tyłu głowy i delikatnie popychaj do przodu i w dół.
Kolejnym dobrym pomysłem jest przeprowadzenie automasażu mięśni skroniowych. W tym celu ustaw dłonie na skroniach w taki sposób, by ich dolna część dotykała mięśni, a palce kierowały się ku górze. Następnie dociśnij ręce z obu stron i masuj okrężnie przez około 3 minuty.
Niestety, nie tylko szybki i stresujący styl życia ma wpływ na częste występowanie napięciowych bólów głowy. Nieprawidłowa postawa przyjmowana przez dłuższy czas (np: podczas pracy przed komputerem lub nauki) również odciska duże piętno.
Dlatego na tyle, na ile jest to możliwe, zadbaj o higienę pracy, staraj się siedzieć wyprostowanym i pamiętaj o regularnych przerwach i rozciąganiu.
Rodzaje bólu głowy – co oznaczają i jak się objawiają?
- Ból z tyłu głowy – jeśli występuje obustronnie, to najczęściej mamy do czynienia z napięciowym bólem głowy, który może dotknąć każdego, bez względu na płeć lub wiek. Jeśli jest tętniący, niekoniecznie zwiastuje migrenę (która objawia się raczej bólem z przodu głowy i po bokach), lecz może mieć związek z nadciśnieniem tętniczym. Jeśli ból pojawia się z tyłu głowy (w pobliżu uszu) może to zwiastować zapalenie ucha środkowego (cechą różnicującą są wówczas powiększone węzły chłonne).
- Ból głowy z przodu – jednostronne zwiastuje migrenę, jednak zdecydowanie częściej jest to ból pochodzący od zatok lub przeforsowania wzroku. Powodować go może również klasterowy ból głowy (zlokalizowany w okolicy oka).
- Ból głowy w ciąży – zazwyczaj nie jest niczym niepokojącym. Występuje często w pierwszym trymestrze, co może być spowodowane zmianami hormonalnymi lub stresem. Jego charakter jest zazwyczaj łagodny. Co ciekawe, w ciąży może się pojawić aura migrenowa, która nie prowadzi jednak do właściwej fazy bólowej tradycyjnie występującej w przebiegu migreny.
- Ból głowy w skroniach – wywołany może być zapaleniem ucha środkowego, zapaleniem zatok przynosowych, a nawet stanem zapalnym występującym w obrębie zęba. Często pojawia się również przy nadmiernym wysiłku fizycznym, przy urazach głowy i szyi, a nawet może być wywołany nadmiernym kaszlem.
- Ból głowy u dziecka – najczęściej ma charakter pierwotny (czyli jest wywołany migreną lub napięciowym bólem głowy), zdecydowanie rzadziej obserwuje się wtórny ból głowy (wywołany np: guzem mózgu). U dziecka można się też spodziewać dolegliwości w obrębie głowy podczas choroby przebiegającej z gorączką.
- Ból głowy przy COVIDzie – jest jednym z charakterystycznych objawów zakażenia koronawirusem. Często mówi się, że jest to jeden z pierwszych symptomów. Wielu pacjentów zgłasza, że są to zupełnie inne bóle głowy niż doświadczali do tej pory. Charakterystyczną cechą jest pulsowanie, silny ucisk albo kłucie. Ból zazwyczaj występuje po obu stronach głowy, jest długotrwały, rozlany (obejmuje głowę, skronie i czoło) i może nasilać się podczas pochylania. Intensywność jest różna (od umiarkowanego do ciężkiego).
- Ból głowy po przebudzeniu – zwykle jest wynikiem nieprawidłowej higieny snu takich jak: spanie w hałasie, w zbyt wysokiej temperaturze, w niefizjologicznej pozycji, na niewłaściwym materacu lub źle dobraną poduszką. Może być spowodowany również wypiciem dużej ilości alkoholu przed snem, małą ilością płynów przyjętych podczas dnia lub nieprawidłową dietą. Wpływa na to również długotrwałe, wieczorne oglądanie telewizji albo praca przed komputerem. Ból głowy po przebudzeniu może być spowodowany również niespokojnym snem wywołanym koszmarami nocnymi, stresem lub lękami.
- Ból głowy od kręgosłupa – spowodowany może być zwyrodnieniem kręgosłupa, przeciążeniem odcinka szyjnego lub pracą polegającą na długotrwałym przebywaniu w jednej (najczęściej siedzącej) pozycji. Ból głowy może być pochodzenia szyjnego i wówczas nazywany jest migreną szyjną.
- Ból głowy przy schylaniu – najczęstszą przyczyną jest zapalenie zatok.
- Ból głowy na czubku, czyli kłujący ból w jednym punkcie – przyczyną może być ból napięciowy lub migrenowy, zapalenie zatoki klinowej. a także duży wysiłek fizyczny i nerwica.

Czy da się zapobiec epizodom napięciowych bóli głowy?
Oczywiście i są na to inne metody! Oprócz wymienionych przez nas wyżej można sprobować tak zwany trening biofeedbacku. Technika ta sprawdza zmiany fizjologiczne organizmu (za pomocą specjalnego urządzenia) na różne bodźce lub myśli.
Pacjent podczas terapii uczy się kontrolować reakcje swojego ciała, co pozwala zredukować poziom stresu w ciężkich sytuacjach i tym samym zmniejszyć napięciowy ból głowy, a nawet całkowicie zapobiec jego występowaniu.
Podczas sesji pacjent zostaje podłączony do maszyny analizującej, która monitoruje i przekazuje informacje zwrotne na temat funkcji ciała (takich jak napięcie mięśni, tętno i ciśnienie krwi).
Kolejna technika dające pozytywne efekty to terapia poznawczo-behawioralna. Rozmowa ze specjalistą pomaga nauczyć się radzić sobie ze stresem, uświadomić sobie jego źródło i tym samym zmniejszyć częstotliwość i nasilenie bólów głowy.
Zalecane są ogólnie każdy typ technik relaksacyjnych. Nauka poprawnego oddychania, joga, medytacja, a także stopniowe rozluźnianie mięśni zredukują napięcie układu nerwowego i złagodzą dolegliwości.
Ponadto warto wprowadzić zdrowy styl życia, który może pomóc w zapobieganiu bólom głowy. Należy zadbać o odpowiednią ilość snu, zrezygnować z używek, regularnie ćwiczyć, mądrze planować swoje posiłki, pić dużo wody i ograniczyć cukier czy kofeinę.
Najczęściej zadawane pytania
Jaki jest ból głowy przy nerwicy?
Najczęściej są to objawy towarzyszące napięciowemu bólowi głowy, czyli długotrwały, uporczywy, uciskowy i rozlany ból. Może występować w okolicy ciemieniowej, potylicznej i czołowej, a nawet na czubku głowy.
Co zrobić na ból głowy?
Sposoby leczenia zależą od przyczyn bólu. Pomocny może być spacer, wypicie ziołowych herbat (np: melisy), ciepła kąpiel, kawa, uzupełnienie płynów (wypicie litra zimnej wody), odpoczynek, sen. Jeśli naturalne metody są nieskuteczne, należy sięgnąć po leki przeciwbólowe dostępne bez recepty. W sytuacji, w której ból nadal się utrzymuje lub nawraca, trzeba niezwłocznie zgłosić się do specjalisty, który ustali dalsze kroki działania.
Co na ból głowy w ciąży?
Ze względu na zwiększone ryzyko interakcji leków z płodem, zalecane są raczej naturalne metody walki z bólem. Pomocne mogą być zimny okład, ciepła kąpiel, joga, masaż skroni lub szyi i ramion. Warto zwrócić uwagę na zapobiegawczy charakter leczenia polegający na zdrowym odżywianiu się, dbaniu o higienę snu i odpowiedniemu nawodnieniu. Zmniejszy to ryzyko nawrotu bólu.
Jeśli dotyka Cię problem bólów głowy czy migren nie zwlekaj – umów się na wizytę w Centrum Kore Fizjoterapia Specjalistyczna
Zadzwoń – zapytaj:
Tel:503-733-127
Leczenie bólów głowy Poznań Swarzędz cena
Koszt wizyty diagnostyczno terapeutycznej wynosi 150 zł.
Czytaj więcej na temat Leczenie migreny Poznań.
Napięciowe bóle głowy – podsumowanie
Niestety przyczyny nie są do końca wyjaśnione, ale podejrzewa się, że czynnikami sprzyjającymi wystąpieniu choroby są m.in stres, lęk, niedostateczna ilość snu czy depresja.
Jeśli chodzi o objawy, to przede wszystkim jest to ból głowy utrzymujący się nawet kilka dni. Zazwyczaj występuje kilkanaście dni w miesiącu, a niektórzy chorzy zgłaszają codzienne bóle.
Typowe dla tego typu bólu głowy jest jego niewielkie natężenie, a także bardziej tępy i uciskowy (a nie pulsujący) charakter bólu. Dolegliwości zgłaszane są najczęściej w okolicy czołowej, jedynie nielicznych przypadkach także w ciemieniowej lub potylicznej. W zdecydowanej większości przypadków objawy nie są na tyle silne, by uniemożliwiać pracę lub utrudniać normalne funkcjonowanie.
OPINIE O NAS:
Specjaliści KORE
Bibliografia
- Interna Szczeklika, Kraków 2020
- dr med. Marek Bodzioch, “Omówienie wytycznych EFNS dotyczących leczenia bólu głowy typu napięciowego” https://www.mp.pl/neurologia/choroby/bole-glowy/typ-napieciowy/58328,omowienie-wytycznych-efns-dotyczacych-leczenia-bolu-glowy-typu-napieciowego
- Donald W. Lewis, Thomas Koch (2010) “Headache evaluation in children and adolescents: when to worry? When to scan?”
- Kirsty Revell, Paul Morrish, “Headaches in pregnancy” https://www.mp.pl/medycynarodzinna/wytyczne/141717,bole-glowy-u-kobiet-w-ciazy
- https://centrum-kore.pl/oferta/fizjoterapia-neurologiczna/
- dr n. med. Ernest Kuchar, “Hirudoterapia” https://www.mp.pl/pacjent/zakrzepica/lista/98750,hirudoterapia
- Interna Szczeklika, 2021
- “Ból głowy typu napięciowego i klasterowy ból głowy” Alex J. Sinclair, Aaron Sturrock, Brendan Davies, Manjit Matharu https://www.mp.pl/neurologia/choroby/bole-glowy/typ-napieciowy/153729,bol-glowy-typu-napieciowego-i-klasterowy-bol-glowy
- “Physiotherapy for Tension-Type Headache: A Controlled Study” https://journals.sagepub.com/doi/10.1111/j.1468-2982.2004.00633.x?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
- “Ból głowy o charakterze napięciowym” https://www.mp.pl/pacjent/neurologia/lista/106329,bol-glowy-o-charakterze-napieciowym
- “Tension Headaches” https://www.healthline.com/health/tension-headache
- “Tension Headaches” https://www.hopkinsmedicine.org/health/conditions-and-diseases/headache/tension-headaches
- “Terapia manualna” dr Andrzej Szczygieł https://www.mp.pl/pacjent/rehabilitacja/fizjoterapia/medycyna-manualna/130231,terapia-manualna
Data publikacji: 20.12.2022
Data ostatniej aktualizacji: 11.02.2025

Dagmara Porada – Redaktor medyczny
Studiuje Medycynę na kierunku lekarskim na Śląskim Uniwersytecie Medycznym w Katowicach. Copywriterka z 6-letnim stażem i lekkim piórem. Twórczyni wielu artykułów, opisów i blogów firmowych. Miłośniczka psów i dobrej książki.

 Napięciowy ból głowy – objawy
Napięciowy ból głowy – objawy Igłoterapia
Igłoterapia