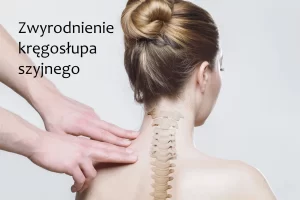
Wypadnięcie dysku czyli dyskopatia to schorzenie, które dotyczy kręgosłupa i zdarza się u pacjentów stosunkowo często. Wiąże się z uszkodzeniem krążka międzykręgowego, nazywanego także dyskiem. Wyróżniamy dyskopatię lędźwiową i szyjną.
Krążek jest zbudowany z jądra miażdżystego, które otacza pierścień włóknisty. Z różnych powodów może ulegać uszkodzeniom, co prowadzi do uwypuklenia się jądra miażdżystego i powstawania tzw. przepukliny co bywa potocznie nazywane wypadnięciem dysku.
W Centrum KORE w Swarzędzu mamy duże doświadczenie kliniczne w leczeniu “wypadniętego dysku”
Z artykułu dowiesz się:
Co to jest dyskopatia?
Dyskopatia to termin, który określa choroby mające związek z krążkami międzykręgowymi na różnych odcinkach kręgosłupa. Zmiany zwyrodnieniowe prowadzą do utraty uwodnienia dysków, przez co tracą również niezbędną sprężystość i odpowiedni kształt.
Uszkodzony krążek może wysunąć się spomiędzy kręgów, co prowadzi do tworzenia się przepukliny kręgosłupa. Przepuklina krążka międzykręgowego uciska rdzeń kręgowy lub korzenie nerwów rdzeniowych, co powoduje powstawanie objawów tzw. wypadnięcia dysku.
Jeżeli przepuklina jest tak umiejscowiona, że nie uciska żadnych wrażliwych struktur i nie powoduje dolegliwości, to nie trzeba jej leczyć.
Ryzyko wystąpienia dyskopatii (wypadnięcia dysku) zwiększa się wraz z wiekiem. Nie bez znaczenia jest także predyspozycja genetyczna. Jeżeli w rodzinie występuje przepuklina krążka międzykręgowego, jest ryzyko, że pojawi się ona u młodszych pokoleń. Do wystąpienia dyskopatii predysponuje również otyłość, czyli nadmierne obciążenie kręgosłupa.
Ciężka praca fizyczna, różnego rodzaju urazy kręgosłupa oraz słabe wytrenowanie to kolejne czynniki predysponujące. Dyskopatia pojawia się też często u osób cierpiących na osteoporozę lub inne choroby kostno-stawowe.
Objawy wypadnięcia dysku
Objawy wypadnięcia dysku (dyskopatii) są zazwyczaj bardzo wyraźne i najczęściej uniemożliwiają bądź bardzo utrudniają codzienne funkcjonowanie. Zaliczamy do nich:
- osłabienie siły mięśniowej
- bardzo silny ból, który nasila się podczas poruszania
- drętwienie rąk , mrowienie nóg, drętwienie łydek
- niedowłady pewnych grup mięśni
- zawroty głowy
- zaburzenia czucia.
Obszary, w których występują powyższe objawy wypadnięcia dysku, zależą od tego, w którym miejscu kręgosłupa doszło do wystąpienia dyskopatii. Poziom między 5. a 6. kręgiem szyjnym to miejsce, w którym najczęściej dochodzi do przepukliny w odcinku szyjnym.
Bardzo charakterystyczne jest w tym przypadku promieniowanie do kończyn górnych. Dyskopatia lędźwiowa z kolei najczęściej lokalizuje się między 4. i 5. oraz 5. kręgiem lędźwiowym oraz 1. kręgiem krzyżowym.
Nierzadko w życiu mamy do czynienia z gwałtownym, ostrym bólem kręgosłupa, zwanym także lumbago lub postrzałem.
Umów się na leczenie dyskopatii:
Tel: 503-733-127
Pracujemy od poniedziałku do piątku w godzinach od 7:00 do 20:00

Zespół KORE Fizjoterapia Specjalistyczna.
PRZECZYTAJ OPINIE O NAS W GOOGLE:
Dyskopatia lędźwiowa
Dyskopatię lędźwiową spotyka się bardzo często u osób, które pracują ciężko fizycznie. Długotrwałe obciążenia kręgosłupa mają swoje przełożenie na schorzenia kręgosłupa, w tym dyskopatię lędźwiową.
Dźwiganie ciężkich przedmiotów czy przyjmowanie pozycji wymuszonej przez długi czas to tylko mała część sytuacji, które mogą doprowadzić do przepukliny krążka międzykręgowego i bólu pleców.
Zmiany zwyrodnieniowe odcinka lędźwiowo-krzyżowego w postaci dyskopatii stwierdza się u 70% osób do 50. roku życia. Po ukończeniu 50. roku życia jest to już 90%. Warto zwrócić uwagę, że nie jest to równoznaczne z występowaniem objawów wypadniętego dysku. Dolegliwości pojawiają się u mniej niż 5% populacji.
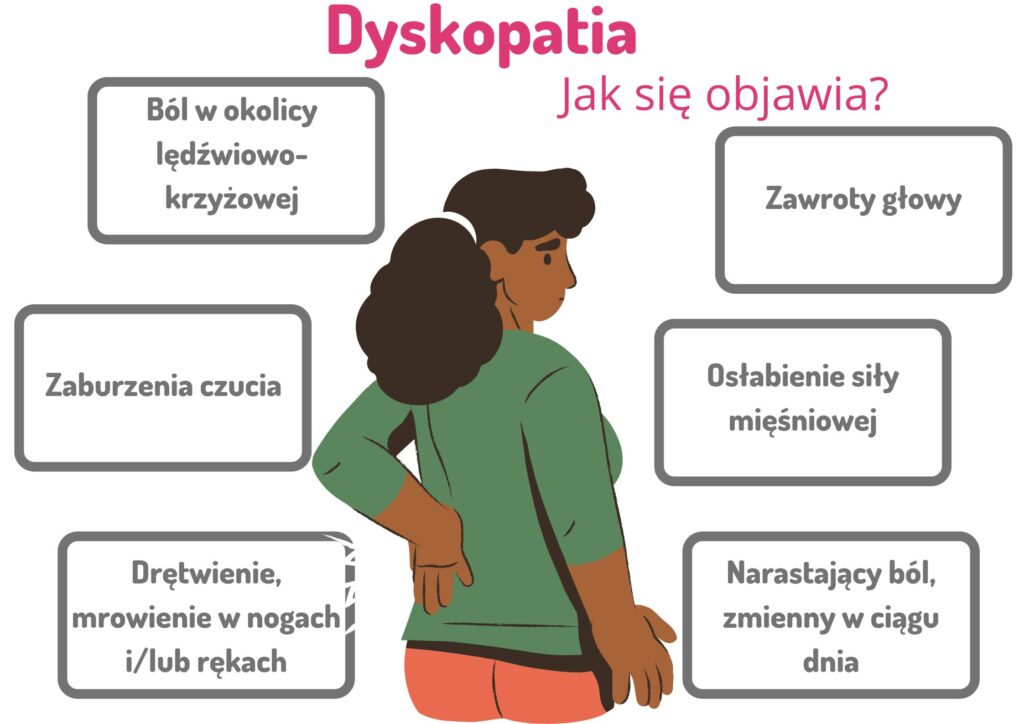
Objawy dyskopatii lędźwiowej
- Ból w okolicy lędźwiowo-krzyżowej (miejscowy, opasający, może promieniować do pachwiny, uda, pośladka)
- ból pojawia się nagle, ale może też narastać tygodniami
- ból jest zmienny w ciągu dnia
- mrowienie, drętwienie w obrębie kończyny dolnej
- zmienione czucie w kończynie dolnej
- trudności w poruszaniu się
- zdarza się zaburzenie funkcji zwieraczy, co objawia się zatrzymaniem moczu i/lub stolca.
Objawy dyskopatii mogą przypominać niektóre objawy rwy kulszowej.
Co zrobić, kiedy pojawią się takie objawy?
Bóle odcinka lędźwiowo-krzyżowego można łagodzić za pomocą leków przeciwbólowych dostępnych bez recepty. Jeżeli nie działają, warto skonsultować się ze specjalistą.
Jeżeli ból to jedyna dolegliwość, wizyta powinna odbyć się w trybie planowym, czyli u fizjoterapeuty ortopedycznego, neurologa, ortopedy lub neurochirurga. Przewlekłe dolegliwości bólowe mogą doprowadzić do rwy kulszowej.
Bywa, że ból jest bardzo nasilony i wtedy trzeba udać się na ostry dyżur. Na szczęście w większości przypadków wypadnięcia dysku udaje się dostać na konsultację planową.
Czasami bólowi towarzyszą drętwienie, osłabienie mięśni, zaburzenia czucia oraz nietrzymanie moczu, które pojawiają się nagle. Wtedy bezwzględnie należy udać się na Szpitalny Oddział Ratunkowy (SOR).

Czego nie wolno robić przy dyskopatii lędźwiowej?
Dyskopatia wiąże się z silnym bólem, któremu towarzyszą inne dolegliwości. Bezpośrednio po wystąpieniu objawów, czyli w ostrej fazie choroby, należy ograniczyć aktywność fizyczną oraz wykonywanie ciężkich prac.
Często ból, spowodowany wypadniętym dyskiem, jest tak silny, że niemożliwe jest podnoszenie przedmiotów czy wykonywanie nawet prostych czynności. Pamiętaj, by w takim czasie dać odpocząć kręgosłupowi, a aktywność ograniczyć do krótkich spacerów.
Przydaje się zwolnienie lekarskie z pracy, by stan zapalny mógł się wyciszyć. Po ustąpieniu dolegliwości bólowych można zwiększyć intensywność treningów. Warto je wykonywać regularnie, by wzmocnić mięśnie przykręgosłupowe, co ograniczy występowanie podobnych incydentów w przyszłości.
Profilaktyka dyskopatii lędźwiowej
Dyskopatia lędźwiowa często atakuje znienacka i nie da się jej zapobiec. Są jednak czynniki, na które mamy wpływ i możemy zapobiec wystąpieniu tego przykrego schorzenia. Należą do nich masa ciała, wytrenowanie i wykonywana praca.
Polecane jest utrzymywanie prawidłowej masy ciała poprzez odpowiednią dietę i aktywność fizyczną. Niestety w części przypadków decydują predyspozycje genetyczne i dyskopatia (wypadnięcie dysku) pojawi się mimo stosowania powyższych zasad.
Dyskopatia szyjna
Dyskopatia odcinka szyjnego kręgosłupa prowadzi do wielu nieprzyjemnych objawów, do których zaliczamy ból szyi i karku, który promieniuje do kończyn górnych, drętwienie rąk, bóle i zawroty głowy, niedowłady, nudności.
Dyskopatia szyjna pojawia się u osób, które wykonują prace biurowe. Często są one związane z przyjmowaniem wymuszonej postawy ciała, co prowadzi do zwyrodnień. Brak odpowiedniej aktywności fizycznej połączony z koniecznością pozostawania przez dłuższy czas w tej samej pozycji powoduje przeciążenia tkanek miękkich, co może doprowadzić do wypadnięcia dysku.
Osłabione mięśnie nie są w stanie utrzymywać kręgosłupa w prawidłowej pozycji, dochodzi do przeciążeń, co generuje zwyrodnienia krążka i w konsekwencji skutkuje wystąpieniem dyskopatii.
Jak często dochodzi do dyskopatii szyjnej?
Zmiany zwyrodnieniowe kręgosłupa stwierdza się w badaniach obrazowych u około 30-40% osób, które ukończyły 40. rok życia. Z upływem lat zmiany rośnie odsetek osób, u których stwierdza się niekorzystne zmiany. Po 80. roku życia jest to blisko 80% populacji. Dolegliwości bólowe związane ze zmianami obserwuje się u mniej niż 5% osób.
Co robić w przypadku wystąpienia objawów?
Umiarkowany ból dobrze odpowiada na leczenie za pomocą leków przeciwbólowych dostępnych bez recepty. Trzeba przy tym odpoczywać i stosować ciepłe okłady. Jeżeli to nie pomaga i dolegliwości utrzymują się, należy umówić się na konsultację z lekarzem.
Warto zasięgnąć porady ortopedy, neurochirurga lub neurologa. Jeżeli bólowi towarzyszą mrowienia, drętwienia, zaburzenia czucia i są one nagłe, koniecznie należy udać się na Szpitalny Oddział Ratunkowy.
Na podstawie czego lekarz ustala diagnozę?
Lekarz najpierw rozmawia z pacjentem, a następnie wykonuje badanie fizykalne. Jeżeli w jego trakcie trafi na objawy, które sugerują dyskopatię szyjną, wysyła pacjenta na dalszą diagnostykę.
Dyskopatię najlepiej wykrywa się z pomocą rezonansu magnetycznego. Pomocne jest również zdjęcie RTG. W niektórych przypadkach wykonuje się także przewodnictwo nerwowe (EMG).
Dyskopatia – leczenie wypadnięcia dysku
Wyróżniamy dwie grupy metod leczenia dyskopatii: operacyjne (inwazyjne) oraz nieoperacyjne. Metody nieoperacyjne to przyjmowanie leków oraz szeroko pojęta rehabilitacja.
Fizjoterapia ma często kluczowe znaczenie i przynosi bardzo dobre efekty. Pozwala wzmocnić kręgosłup, dzięki czemu staje się mniej podatny na urazy. Warto pamiętać, by wszelkie działania konsultować z lekarzem, gdyż brak wykonania pełnej diagnostyki może skutkować pogorszeniem stanu chorego.
Połączenie farmakoterapii i rehabilitacji przynosi bardzo dobre efekty, zwłaszcza jeśli fizjoterapia jest wykonywana regularnie i przez dłuższy czas. Czasem jednak zmiany są na tyle zaawansowane, że metody nieinwazyjne nie przynoszą rezultatu. Brak poprawy po takim leczeniu i silne dolegliwości bólowe kwalifikują do leczenia operacyjnego.
Zabieg polega na usunięciu fragmentu krążka, który powoduje ucisk na rdzeń lub korzenie nerwów. W skrajnych przypadkach wszczepia się implant, który stabilizuje sąsiadujące ze sobą kręgi.
Oprócz metod nieinwazyjnych i operacyjnych istnieje ostrzykiwanie okolicy lędźwiowej kręgosłupa. Pacjentowi w znieczuleniu miejscowym podaje się lek, który działa uśmierzająco na ból i na jakiś czas dochodzi do wyłączenia przekaźnictwa w nerwie, które generuje ból i dyskomfort.


Wypadnięcie dysku – leczenie domowe
Wypadnięcie dysku (Dyskopatia” to schorzenie, które pociąga za sobą poważne dolegliwości. Jeżeli występuje tylko ból i to o umiarkowanym nasileniu, można próbować domowych metod jego uśmierzania. Po pierwsze, postaraj się przyjmować takie pozycje, by jak najmniej odczuwać ból. Unikaj wykonywania nagłych ruchów, podnoszenia ciężarów czy długotrwałego stania.
Najlepszym sposobem na zmniejszenie dolegliwości bólowych przy wypadnięciu dysku jest stosowanie leków przeciwbólowych bez recepty. Ibuprofen, paracetamol oraz kwas acetylosalicylowy pozwolą ograniczyć ból. Kolejnym sposobem, aby ograniczyć dyskomfort, jest stosowanie ciepłych okładów. Namocz ręcznik w ciepłej wodzie i przyłóż w obolałe miejsce.
Można stosować także maści oraz plastry rozgrzewające, które w swoim składzie mają substancje działające miejscowo przeciwbólowo i przeciwzapalnie.
Laseroterapia – nowoczesna metoda leczenia dyskopatii
Laseroterapia jest w ostatnim czasie bardzo popularną metodą, nie tylko jeśli chodzi o leczenie przepukliny krążka międzykręgowego. Działanie lasera stymuluje tkanki na poziomie komórki, struktur naczyniowych, tkanki łącznej i układu odpornościowego.
Co więcej, laser wywołuje bezpośrednie rezultaty, kiedy stosuje się go miejscowo oraz wykazuje działanie systemowe, gdy aplikuje się go w połączeniu z akupunkturą.
Znieczulające i przeciwzapalne właściwości lasera mogą być tłumaczone na wiele sposobów. Powoduje on rozszerzanie naczyń krwionośnych przez obniżenie odbioru bólu przez zakończenia nerwowe.
Laseroterapia wywołuje efekt przeciwbólowy i antyzaplany dzięki pobudzaniu regeneracji tkanek i wzmaganiu produkcji beta-endorfin. Warto zaznaczyć, że laser nie podnosi temperatury tkanek. To pozwala stwierdzić, że efekty działania lasera nie są zależne od ciepła.
Istnieją badania, które wskazują, że laseroterapia w połączeniu z ćwiczeniami daje o wiele lepsze rezultaty niż same ćwiczenia, zwłaszcza w przypadku przewlekłych bólów kręgosłupa lędźwiowego. Dyskopatia kręgosłupa również może być leczona przy pomocą tej metody.
Ultradźwięki w leczeniu dyskopatii
Temperatura ma znaczenie w przypadku leczenia schorzeń kręgosłupa. Metody powierzchownego i głębokiego ocieplania tkanek mają duże znaczenie w leczeniu. Wysoka temperatura działa na różne sposoby – powoduje rozszerzanie naczyń krwionośnych, stymuluje produkcję kolagenu w tkance łącznej oraz zmniejsza odczuwalność bólu.
Odkryto, że ultradźwięki podwyższają prędkość przekaźnictwa nerwowego i aktywność enzymów, zwiększają kurczliwość mięśni szkieletowych, podnoszą rozciągliwość tkanki łącznej oraz ciśnienie krwi. Ultradźwięki są bardzo ważną i skuteczną metodą leczenia schorzeń, mających związek z kręgosłupem.
Ćwiczenia na dyskopatię
W przypadku dyskopatii lędźwiowej wszystkie ćwiczenia powinny być odpowiednio dobrane i omówione, najlepiej z trenerem personalnym. Tu nie ma miejsca na przypadek. Ćwiczenia powinno się wykonywać 3 razy w tygodniu. Najpopularniejsze ćwiczenia na dyskopatię lędźwiową:
- Rowerek, wykonywany podczas leżenia na plecach i naśladowanie ruchów nóg jak podczas jazdy rowerem. Odcinek lędźwiowy kręgosłupa powinien przylegać do podłogi. Ćwiczenie powtarzamy 10 razy.
- Przyciąganie kolan w pozycji leżącej na podłodze.
- Koci grzbiet – wykonuje się go w klęku podpartym. Środkowa część pleców jest unoszona i obniżana. Podnoszenie powinno zachodzić wraz z wdechem, a obniżanie z wydechem.
Metoda McKenziego
Metoda McKenziego uchodzi za jedną z najbardziej skutecznych metod i przynosi trwałe rezultaty. Dzieje się tak, ponieważ skupia się ona na wyeliminowaniu źródła bólu, a nie bólu jako objawu. Aby rozpocząć ćwiczenia tą metodą, należy uprzednio skonsultować się z lekarzem, który wykona odpowiednie badania i dobierze zestaw pod indywidualne potrzeby chorego.
Ćwiczenia na dyskopatię lędźwiową zawsze są poprzedzone relaksacją. Jednym z nich jest ułożenie się na plecach z ramionami ułożonymi wzdłuż ciała z głową zwróconą na prawo. Pacjent wykonuje oddechy, by pozbyć się napięcia w mięśniach.
Kolejne ćwiczenie jest wykonywane w tzw. przeproście. Pacjent leży na brzuchu, jego łokcie leżą pod barkami, a ciężar ciała unoszą przedramiona. Chory wykonuje 10 oddechów. Mięśnie ulegają powolnemu rozluźnieniu. Następnie przez 5 minut trzeba leżeć.


Najczęściej zadawane pytania
Ile boli wypadnięcie dysku?
To bardzo trudne pytanie, bowiem czas trwania dolegliwości spowodowanych wypadnięciem dysku jest bardzo indywidualny i zróżnicowany. Ból i towarzyszące mu objawy mogą utrzymywać się do kilku tygodni. Na czas trwania ma wpływ zastosowane leczenie, masa ciała chorego, stopień zwyrodnienia krążka i to, czy oszczędza się podczas rekonwalescencji.
Wypadnięcie dysku – ile trwa leczenie?
Czas leczenia ostrej fazy dyskopatii może trwać kilka tygodni. Leczenie wypadnięcia dysku to proces zależny od wielu czynników. Przepuklina krążka międzykręgowego to schorzenie przewlekłe. Jego leczenie to nie tylko pozbywanie się bólu, ale także fizjoterapia, która ma za zadanie ograniczyć ryzyko ponownego zaostrzenia objawów.
Warto pamiętać, że dolegliwości nawracają i należy robić wszystko, by jak najlepiej wzmocnić swój kręgosłup i nie dopuszczać do napadów.
Czy z dyskopatią można normalnie żyć?
Oczywiście! Dyskopatia to nie koniec świata. Ponad 90% pacjentów ma zwyrodnienia krążka międzykręgowego, które skutecznie leczy się zachowawczo. Nie wymagają one zabiegu operacyjnego.
Jakie witaminy na dyskopatię?
Witaminy B6 i B1 są istotne z punktu widzenia bólu kręgosłupa. W przypadku bólu neuropatycznego wykazują działanie znieczulające. Co ważne, ich przyjmowanie może pozwolić na redukcję dawek niesterydowych leków przeciwzapalnych.
Jak spać mając dyskopatię lędźwiową?
Leczenie dyskopatii to proces wielopoziomowy i złożony. Podczas terapii warto zadbać o odciążenie kręgosłupa w nocy. Pomaga w tym odpowiednia pozycja do spania i dobrze dobrany materac.
Spanie w odpowiednim ułożeniu pomaga uporać się z bólem kręgosłupa. Dzieje się tak wtedy, gdy ciało leży właściwie, a kręgosłup odciąża włókna nerwowe, które są uciskane przez wypadający krążek międzykręgowy. Ulga nierzadko jest natychmiastowa. Pozycja snu jest szczególnie ważna w ostrym stadium choroby, kiedy to pacjenci wybudzają się ze snu, ponieważ dolegliwości są tak silne.
Pierwsza pozycja to pozycja boczna. Odciąża ona kręgosłup i stabilizuje ułożenie obręczy biodrowej i barkowej. Połóż się na jednym z boków, a między kolanami umieść klin ortopedyczny. Jeżeli go nie masz, wystarczy zwykła poduszka lub zwinięty koc.
Druga pozycja to tzw. pozycja embrionalna. Wymaga położenia się na jednym z boków i przyciągnięcia nóg do piersi. Ręce owija się wokół kończyn dolnych. Trzeba jednak przyznać, że trudno się śpi w takiej pozycji. Jest ona doskonała na czas relaksu lub krótkie drzemki.
Trzecią pozycją jest leżenie na brzuchu. Złącz dłonie do dołu i oprzyj o nie czoło. Na wysokości pępka podłóż sobie poduszkę lub zwinięty ręcznik bądź koc. Trzecie uniesienie powinno znajdować się pod stopami. Możesz tam podłożyć klin ortopedyczny lub poduszkę.
Czego nie można robić mając dyskopatię?
Osoba, która cierpi na dyskopatię, nie powinna podnosić ciężkich przedmiotów. Praca w pozycji pochylonej również działa na niekorzyść i tylko pogłębia zły stan pacjenta. Skręty tułowia, popychanie urządzeń to kolejne czynności, których powinna się wystrzegać osoba z dyskopatią.
Nieprzestrzeganie podstawowych zaleceń może doprowadzić do kalectwa. Osoby, których stan jest niezwykle ciężki i nie są w stanie podejmować pracy, dostają rentę. Warto zawczasu dbać o kręgosłup i nie dopuszczać do takich sytuacji, kiedy zmiany są na tyle poważne.
Jeżeli występuje obniżenie siły mięśniowej czy zaburzenia zwieraczy, to konieczna jest operacja, która uwolni korzenie nerwów lub rdzeń kręgowy od ucisku krążka. Po zabiegu nie można pozostać biernym. Bardzo ważna jest rehabilitacja, która pozwala wzmocnić mięśnie szkieletowe i stopniowo przywraca pacjenta do codziennego funkcjonowania.
Umów się na leczenie dyskopatii:
Tel: 503-733-127
Pracujemy od poniedziałku do piątku w godzinach od 7:00 do 20:00



Zespół KORE Fizjoterapia Specjalistyczna.
PRZECZYTAJ OPINIE O NAS W GOOGLE:
Specjaliści KORE
Bibliografia:
- Niektóre cechy szczególne przebiegu klinicznego zespołów bólowo-korzeniowych wywołanych dyskopatią lędźwiową u chorych z otyłością; Robert Gasik, Tadeusz Styczyński
- Dyskopatia w odcinku lędźwiowo-krzyżowym kręgosłupa, lek. Karolina Stępień
- Dyskopatia w odcinku szyjnym kręgosłupa, lek. Karolina Stępień
- Physical exercise in treatment of patients with lumbar discopathy, Radziszewski KR
- Comparison of High-Intensity Laser Therapy and Ultrasound Treatment in the Patients with Lumbar Discopathy, Ismail Boyraz, Ahmet Yildiz, Bunyamin Koc, Hakan Sarman
- Ćwiczenia usprawniające kręgosłup, S.Szabuniewicz, A.Orlikowska, W.Niesłuchowski
- Terapia kręgosłupa. Diagnoza, ćwiczenia, leczenie, Kemnitz Hasn
Data publikacji: 02.09.2022
Data ostatniej aktualizacji: 31.10.2023


Dagmara Porada – Redaktor medyczny
Studiuje Medycynę na kierunku lekarskim na Śląskim Uniwersytecie Medycznym w Katowicach. Copywriterka z 6-letnim stażem i lekkim piórem. Twórczyni wielu artykułów, opisów i blogów firmowych. Miłośniczka psów i dobrej książki.